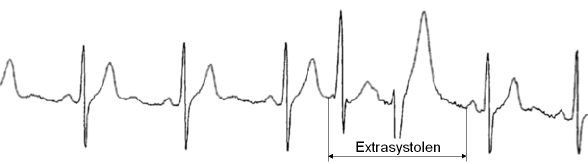
Couplet mit zwei aufeinanderfolgenden, ventrikulären Extrasystolen unterschiedlicher Herkunft
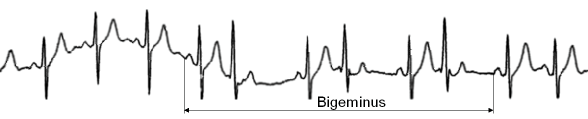
Bigeminus 1:1 mit ventrikulären Extrasystolen nach jedem Normaltakt
Hinweis
Auf den abgebildeten EKGs sind absichtlich "harmlosere" Abschnitte ausgewählt, auf denen man den Vergleich zu einem normalen Herzschlag jeweils erkennen kann. Die therapierelevaten Rhythmusstörungen haben ganz andere Ausmaße, sind für den Laien ziemlich unverständlich. Vergleichen Sie also bitte nicht Ihre eigenen EKG-Aufzeichungen mit den abgebildeten EKGs. Die Interpretation von EKGs sollte schon ein Fachmann vornehmen.
Zur einer organisch bedingten, vom Herzen ausgehenden Herzrhythmusstörung kommt es, wenn ein Teil des Reizbildungs- oder Reizleitungssystem geschädigt ist. In diesem Fall spricht der Facharzt nicht mehr von einer Herzkrankheit, sondern von einem herzneurologischen Leiden. Zu dieser Krankheit kommt es meist durch schwere Herzkrankeiten (z.B. Infarkt, Herzmuskelentzündung etc.) oder angeborene Schäden. Diese Art von Herzrhythmusstörungen hat zum Glück nur ein kleiner Prozentsatz von Patienten.
Viele Patienten mit ernsthaften Schäden spüren ihre Herzrhythmusstörungen kaum oder gar nicht. Sie werden erst bemerkt, wenn die Folgen auftreten, die dann auch oft drastisch sind. Häufig sind es starker Schwindel, Ohnmachten, in seltenen Fällen kommt es zum Herzstillstand.
Von diesen Rhythmusstörungen gibt mehrere Arten. Die wichtigsten seien hier genannt:
Extrasystole: Die Extrasystole wird oft als "Herzstolpern" bezeichnet. Dabei handelt es sich um einen verfrühten Extraschlag. Der dann zeitlich richtige Herzschlag fällt dann besonders stark aus, wir empfinden ihn oft bewußt. Danach kann sich eine längere Pause für ca. 1 - 1,5 Sekunden anschließen. Diese Art ist die häufigste Rhythmusstörung, aber oft harmlos, wenn auch unangenehm. Treten die Extrasystolen sehr häufig und in Kombination mit anderen Störungen auf, muß ein Kardiologe abklären, ob sie auf eine Herzkrankheit hinweisen oder Vorbote gefährlicher Rhythmusstörungen sind.
Extrasystolen werden klassifiziert nach ihrer Herkunft, Art und Häufigkeit des Auftretens. So gibt es die gelegentlichen Extrasystolen (<30 pro Tag), die meistens harmlos sind. Die häufigeren Extrasystolen in nachgenannter Form werden vom Kardiologen genauer untersucht.
Besonderer Beachtung bedürfen die in Salven auftretenden Extrasystolen, d.h. es tritt über einen längeren Zeitraum dazwischen kein normaler Herzschlag auf oder der Grundrhythmus wird sehr gestört.
Couplets oder Triplets sind zwei oder drei aufeinanderfolgende Extrasystolen unterbrochen von einem oder mehreren normalen Herzschlägen, während der Bigeminus als ein häufiger Wechsel zwischen einem oder mehreren normalen Herzschlägen und einer Extrasystole in Erscheinung tritt. Je nach Verhältnis dieses Wechsels wird der Bigeminus mit 1:1, 2:1, 3:1 usw. benannt.


Bigeminus 1:1 mit ventrikulären Extrasystolen nach jedem Normaltakt
Bradykarkie: Zu langsamer Herzschlag. Tritt z.B. ein AV-Block oder ein Sinus-Block (siehe weiter unten) auf, wird das Herz intern mit ca. 40 Schlägen getaktet. Dies ist eine lebensrettende Maßnahme, nur zu größerer Leistung ist der Betroffene so nicht mehr fähig.
Folgen einer Bradykardie sind oft Schwindel und Ohnmacht. In der Regel ist hier dann die Implantierung eines Herzschrittmachers angeraten, der im Bedarfsfall die richtige Taktrate wieder herstellt.
Kann auch als Nebenwirkung von Medikamenten auftreten.
Tachykardie: Zu schneller Herzschlag. Gefährlich ist der anhaltende, zu schnelle Herzschlag (bis zu 200 Schläge/min.). Diese Form tritt oft in Verbindung mit schweren Herzkrankheiten auf. Das ohnehin schon geschwächte Herz wird dadurch noch zusätzlich belastet und kann nicht effektiv arbeiten. Es besteht die Gefahr von Trombenbildung bei längerem Anhalten der Krankheit
Das sogenannte, anfallsartige "Herzrasen" tritt aufgrund psychischer Belastung oder Genußmittelmißbrauch auf. Es endet genauso plötzlich, wie es aufgetreten ist. Die hohe Herzfrequenz (120 - 180 Schläge/min.) wird zwar als unangenehm empfunden, ist aber nicht gefährlich.
Vorhofflimmern: Der Vorhof flimmert mit einer hohen Frequenz >300, es sind keine ausgeprägten Schläge mehr. Die elektrischen Impulse werden nur unregelmäßig auf die Hauptkammer übertragen, die dann meistens zu schnell und unregelmäßig schlägt. Gefährlich wird es, wenn sich das Flimmern auf die Hauptkammer überträgt, das sogenannte Kammerflimmern.
Vorhofflimmern ist gar nicht so selten. So schätzen die Fachleute, daß viele Menschen mit leichteren Formen des Vorhofflimmerns völlig unentdeckt leben und alt werden.
Kammerflimmern: Durch die extrem hohe Schlagfrequenz führt das Herz keine effektiven Kontraktionen mehr aus. Es transportiert kein Blut mehr in den Kreislauf, es kommt so zu einem Kreislaufstillstand. Dieses passiert zum Glück sehr selten.
Sinusknoten-Block: Beim Sinusknoten-Block ist die Herztaktsteuerung des Sinusknotens an die Vorhöfe und somit an das gesamte Reizleitungsystem zeitweise oder ganz unterbrochen. Das Herz arbeitet in dem Moment mit dem interen, lebensrettenden Eratzrhythmus <40 Takte (Bradykardie, siehe oben).
Kommt es durch einen Sinusknoten-Block zu längeren Unterbrechungen, wird ein Herzschrittmacher implantiert, der beim Aussetzen des Sinusknotens den notwendigen Impuls an die Herzmuskelbereiche aussendet. Der Sinusknoten-Block tritt oft nach einer schwereren Herzkrankheit auf, ist häufig auch schon angeboren. Seltener tritt er als Nebenwirkung eines Medikamentes auf.
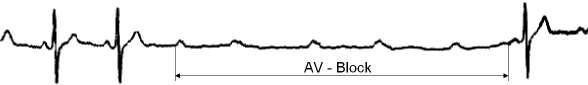
Atrioventrikulärer (AV-) Block: Beim AV-Block ist die Weiterleitung des Schlagimpulses vom Vorhof über den AV-Knoten (Nervenknoten) zur Hauptkammer zeitweise oder ganz unterbrochen. Die Hauptkammer setzt zeitweise für Sekunden oder total aus (siehe Bradykardie). Kommt es durch einen AV-Block zu Unterbrechungen, die länger als 3 Sek. sind, wird ein Herzschrittmacher implantiert, der bei Unterbrechungen den notwendigen Impuls an den Herzmuskel aussendet. Der AV-Block tritt oft nach einer schwereren Herzkrankheit auf.
Linksschenkelblock: Bei einem Linksschenkelblock wird die Erregungsausbreitung auf den Herzmuskel im Bereich der Hauptkammern stärker verzögert. Auf dem EKG ist diese Verzögerung u.a. als abgeflachter und verlängerter Impuls zu sehen. Viele Menschen können problemlos mit diesem Linksschenkelblock leben. Erst wenn er stark ausgeprägt oder die Erregunsausbreitung sogar komplett unterbrochen ist, nimmt er Einfluß auf die Effektivität der Herzleistung. Die Ursache des Linksschenkelblocks ist, sofern eine organische Schädigung nicht eindeutig vorliegt, noch relativ unklar.
Von amerikanischen Herzspezialisten wurde inzwischen ermittelt, daß ein ausgeprägter Linksschenkelblock, mit gleichzeitigen, häufigen Extrasystolen (siehe oben) aus der Hauptkammer, in 46% aller Fälle auf eine gefährliche Herzrhythmusstörung hinweisen.
